Diabetes Tipo 1: O Que É?
Diabetes Tipo 1 é uma condição autoimune crônica que afeta a capacidade do corpo de produzir insulina. Ao contrário do diabetes tipo 2, onde o corpo se torna resistente à insulina, no diabetes tipo 1, o sistema imunológico ataca e destrói as células beta do pâncreas, responsáveis pela produção de insulina. Esse tipo de diabetes é geralmente diagnosticado na infância ou adolescência, mas pode se desenvolver em adultos.
Como diabética tipo 1 desde os 8 anos, entendo profundamente as dificuldades e os desafios dessa condição, e estou aqui para ajudar a todos a viver uma vida mais saudável e equilibrada.
Diabetes Mellitus é um grupo de doenças metabólicas caracterizadas por níveis elevados de glicose no sangue (hiperglicemia) resultantes de defeitos na secreção de insulina, na ação da insulina ou em ambos. No diabetes tipo 1, a destruição das células beta do pâncreas leva a uma deficiência absoluta de insulina.
Sintomas de Diabetes Tipo 1
Os sintomas do diabetes tipo 1 podem surgir repentinamente e são frequentemente graves. Eles incluem:
- Sede excessiva
- Micção frequente
- Fome extrema
- Perda de peso inexplicável
- Fadiga
- Visão turva
- Feridas de cicatrização lenta
- Infecções frequentes
O diagnóstico de diabetes tipo 1 é feito através de exames de sangue que medem os níveis de glicose. Os principais exames incluem glicemia de jejum, teste oral de tolerância à glicose e hemoglobina glicada (A1C). Além disso, a presença de autoanticorpos pode ser verificada para confirmar o diagnóstico de diabetes tipo 1.

Diabetes Tipo 1 e 2: Diferenças
As principais diferenças entre diabetes tipo 1 e tipo 2 incluem:
- O diabetes tipo 1 é uma condição autoimune, enquanto o tipo 2 está frequentemente associado a fatores de estilo de vida, como obesidade e sedentarismo.
- O tipo 1 geralmente é diagnosticado na infância ou adolescência, enquanto o tipo 2 é mais comum em adultos.
- No tipo 1, há uma deficiência absoluta de insulina, enquanto no tipo 2, há resistência à insulina e deficiência relativa de insulina.
- O diabetes tipo 1 requer insulina para a vida toda, enquanto o tipo 2 pode ser gerido inicialmente com mudanças no estilo de vida e medicação oral.
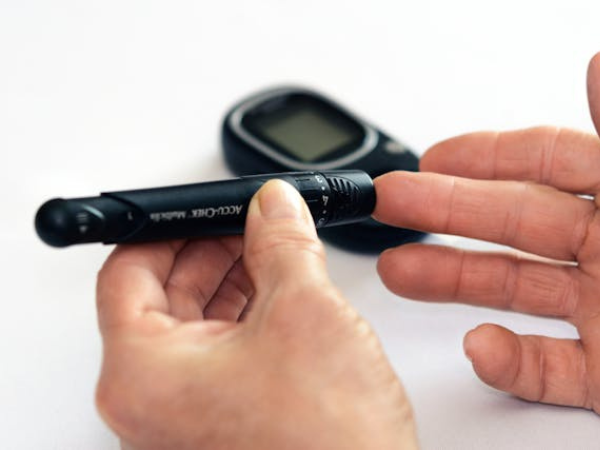
Controle de Glicemia para o Diabético Tipo 1
Manter os níveis de glicose no sangue dentro de uma faixa saudável é crucial para prevenir complicações a longo prazo. As estratégias de controle incluem:
- Monitoramento regular da glicemia: Usar um medidor de glicose ou um monitor contínuo de glicose (CGM).
- Ajuste da dose de insulina: Baseado nos níveis de glicemia, ingestão de alimentos e atividade física.
- Plano alimentar saudável: Focar em uma dieta equilibrada com controle de carboidratos.
- Exercício regular: A atividade física ajuda a melhorar a sensibilidade à insulina e a controlar os níveis de glicose.

Diabetes Tipo 1: Tratamentos
O tratamento do diabetes tipo 1 inclui a administração de insulina, dieta saudável e monitoramento constante dos níveis de glicose. As principais abordagens são:
- Insulina: Administração diária de insulina através de injeções ou bombas de insulina.
- Educação sobre diabetes: Aprender a contar carboidratos, ajustar doses de insulina e reconhecer os sinais de hipoglicemia e hiperglicemia.
- Acompanhamento médico regular: Consultas frequentes com endocrinologistas e outros profissionais de saúde.
Insulina e o Diabetes Tipo 1
A insulina é um hormônio produzido pelo pâncreas que permite que a glicose entre nas células do corpo para ser usada como energia. Sem insulina, a glicose permanece na corrente sanguínea, causando hiperglicemia.
A insulina NPH é uma insulina de ação intermediária que ajuda a controlar os níveis de glicose ao longo do dia. No Brasil, o SUS fornece insulina NPH gratuitamente para pacientes diabéticos, garantindo que todos tenham acesso ao tratamento necessário.
Embora a resistência à insulina seja mais comum no diabetes tipo 2, alguns diabéticos tipo 1 também podem desenvolver resistência à insulina, especialmente se houver ganho de peso significativo. Isso pode requerer ajustes na dosagem de insulina e mudanças no estilo de vida.
Níveis elevados de insulina no corpo podem levar à hipoglicemia, uma condição perigosa que pode causar tremores, sudorese, confusão e, em casos graves, perda de consciência. É importante ajustar cuidadosamente a dosagem de insulina para evitar esses efeitos.
A insulina deve ser aplicada no tecido adiposo subcutâneo, geralmente no braço, abdômen, coxas ou nádegas. Usar diferentes locais de aplicação pode ajudar a evitar lipodistrofia, uma condição em que o tecido adiposo se torna danificado devido a injeções repetidas no mesmo local.
Nutricionista para Diabéticos Tipo 1
Um nutricionista especializado em diabetes elabora um plano alimentar personalizado que leva em consideração as necessidades específicas de cada paciente. Isso inclui o equilíbrio adequado de carboidratos, proteínas e gorduras, além de orientar sobre a contagem de carboidratos e o impacto dos alimentos nos níveis de glicose.
As orientações incluem:
- Dieta equilibrada: Focar em alimentos ricos em nutrientes, com baixo índice glicêmico e controlados em carboidratos.
- Contagem de carboidratos: Aprender a calcular a quantidade de carboidratos em cada refeição para ajustar a dose de insulina.
- Hidratação adequada: Manter-se bem hidratado é crucial para o controle glicêmico.
- Ajustes alimentares para atividades físicas: Planejar refeições e lanches antes e após o exercício para evitar hipoglicemia.